La Lettera n. 112/aprile 2023 [1] del Gruppo NoGrazie aveva già affrontato il tema dell’uso delle mascherine in comunità, dopo la pubblicazione di un aggiornamento della revisione Cochrane sul tema.[2] La Lettera aveva analizzato e confutato in base alle prove disponibili sette punti di critica mossi alla Revisione Cochrane, e aggiunto i risultati di alcuni studi che documentavano possibili danni conseguenti all’uso di mascherine. Questi riguardavano sia il disincentivo all’attività fisica, mostrato nello studio randomizzato controllato di maggior validità sul tema,[3] ma anche l’associazione con maggior mortalità in popolazioni con un uso obbligatorio vs facoltativo, come nelle Contee del Kansas,[4] o comunque in relazione diretta all’adesione a livello di popolazione all’uso di maschere nei paesi Europei, durante un semestre di pandemia con uso di vaccini ancora assente o contenuto.[5]
Il tema tuttavia non è mai stato scientificamente dibattuto a fondo nel nostro paese (e in molti altri), e persistono convinzioni diffuse quanto infondate, non prive di possibili serie conseguenze. Si pensi alla pratica, spesso anche teorizzata, di far indossare a lungo mascherine ai malati con infezioni respiratorie, in modo indipendente dai momenti in cui devono interagire con chi presta assistenza. Si è già più volte rilevato che ciò espone all’evidente rischio di re-inalare una quota dei propri patogeni, emessi anche 20 volte al minuto con ogni espirazione, e reintrodotti con l’inspirazione successiva, con verosimili rischi di aggravamento dell’infezione respiratoria.
La tendenza a una ripresa acritica dell’uso di questi dispositivi è in atto in varie regioni. Ad esempio (Corriere del Veneto, 9 dicembre 2023): “Covid, torna l’obbligo di mascherina negli ospedali e case di riposo. La Regione alza l’allerta sui virus respiratoriche stanno circolando”. La direttrice della Prevenzione (Circolare del 30 novembre) segnala alle ULSS: «Il Ministero della Salute ha evidenziato l’aumento delle malattie respiratorie nei bambini nel Nord della Cina, in particolare delle polmoniti da Mycoplasma pneumoniae, da virus respiratorio sinciziale e da SARS-CoV-2… attribuito alla revoca delle restrizioni per il Covid-19, alla stagione fredda… » “Torna la mascherina nelle aziende sanitarie: … il DG della Sanità regionale con una nota ha richiamato i vertici delle Aziende Sanitarie all’obbligo di mascherina per dipendenti, visitatori e pazienti di ospedali, strutture socio-assistenziali e sociosanitarie, Rsa, Lungodegenze, Hospice, Riabilitazioni e case di riposo. Diktat da rispettare non solo in reparti, ambulatori e aree di degenza, nelle quali «valutare l’opportunità di utilizzo della mascherina FFP2», ma anche negli spazi comuni al chiuso, come corridoi, ascensori, sale d’attesa.” Disposizioni come questa – prese alla lettera – rischiano di riproporre situazioni assurde sperimentate in questi anni, come pazienti da soli che restano persistentemente mascherati.
Ancora mascherine ai bambini?
C’è da augurarsi che l’importante rassegna sistematica pubblicata sul BMJ [6] possa chiudere questa penosa questione. L’analisi finale ha incluso 22 studi, tutti osservazionali (non vi sono studi randomizzati controllati [RCT] sull’efficacia pratica delle mascherine in età pediatrica nel ridurre infezioni e trasmissione di SARS-CoV-2, e già questo dà la misura degli abusi compiuti dalla Sanità pubblica, in assenza delle prove più valide per imporre interventi obbligatori). I 6 studi osservazionali inclusi che hanno riportato associazioni tra mascherine ai bambini e minori tassi di infezione o di sieropositività anticorpale erano afflitti da errori sistematici critici (5 studi) o quanto meno gravi (quello rimanente), e tutti con possibili confondimenti dovuti a importanti differenze tra i gruppi con maschere e quelli senza. Due di questi studi, quando rianalizzati con alcune correzioni, non mostravano più differenze significative. Gli altri 16 studi osservazionali, tra cui quelli di migliore qualità, non hanno trovato differenze con o senza maschere. La conclusione degli autori è stata: prove valide di benefici sono assenti, mentre non è provata l’assenza di danno. Dunque raccomandare mascherine ai bambini non rispecchia la pratica accettata di promuovere solo interventi sanitari i cui benefici superino chiaramente i danni. E hanno ribadito più volte questi principi fondamentali:
- In medicina, nuovi interventi con benefici non noti ma con rischi noti o potenziali non si possono eticamente raccomandare (né imporre!) fino ad adeguata dimostrazione di assenza di danno.
- Piuttosto, standard accettato è che un intervento si dovrebbe impiegare solo dopo dimostrazione dei suoi benefici, idealmente attraverso studi clinici randomizzati controllati, e della sua sicurezza, per assicurare che i benefici provati superino i rischi.
- L’onere della prova è responsabilità di chi impiega e raccomanda quell’intervento.
Gli esempi di plateale violazione di tali principi non si contano: anche un noto pediatra NoGrazie è stato rinviato a giudizio e ha tuttora la fedina penale macchiata per aver certificato nel dicembre 2020 in un bambino un’allergia, e aver sconsigliato per lui la mascherina durante l’attività fisica, purché potesse mantenere la distanza di sicurezza (!).
Tra i danni di questi dispositivi, la revisione del BMJ riporta anche la ridotta capacità di identificazione verbale, che compromette l’abilità di apprendimento e di valutazione del linguaggio parlato. Il periodo più sensibile per lo sviluppo del linguaggio è fino ai 4 anni, ma prosegue fino a dopo i 10 anni. Inoltre, le mascherine limitano nei piccoli l’abilità di interpretare bene le emozioni, aumentando ansietà e depressione. Si veda ad esempio l’interessante ricerca che documenta come tra i bambini che fanno i primi passi solo meno del 40% abbia interpretato in modo corretto emozioni di gioia e rispettivamente di tristezza in adulti con mascherina.[7] I bimbi le hanno infatti scambiate nella maggior parte dei casi con altre emozioni, tra cui rabbia o paura, con un comprensibile correlato di ansia e di depressione. La percentuale di chi non leggeva in modo corretto le emozioni espresse da adulti mascherati era minore ma comunque sostanziale anche in bambini più grandi, e tali errori interpretativi riguardavano persino dal 15 al 30% degli adulti.
Purtroppo anche l’Associazione dei Presidi ha introiettato fortemente i messaggi a favore di questi dispositivi, annunciando anche quest’anno, alla riapertura delle scuole: “distribuiremo le mascherine a chi le chiede, utilizzando le tantissime scorte che ci furono date durante la fase critica della pandemia.” Non è mancato anche l’intervento del Presidente dell’Ordine degli Psicologi, che invita ad “ascoltare la scienza” e a superare la diffidenza e lo stigma verso chi indossa in pubblico la mascherina, strumento di prevenzione.[8] Per altro, non si ricordano analoghi autorevoli interventi quando i discriminati, anche se documentavano problemi psicofisici o portavano argomentazioni scientifiche, erano coloro che resistevano alla pressione a indossare mascherine ovunque.
Che cosa dire della rinnovata pressione a usare mascherine in contesti sanitari?
Anche questa pratica ha ripreso vigore, ed è estesa ben oltre le circostanze in cui potrebbe avere un razionale teorico, come nelle interazioni con pazienti a rischio, fino a estendersi spesso a interi turni di lavoro di tutto il personale. Purtroppo, gli effetti avversi anche a breve termine dell’uso prolungato di mascherine nei lavoratori della sanità si sarebbero dovuti riconoscere da molto tempo, e di certo dal 2020. Si riportano ad esempio i risultati di uno studio su quasi 350 sanitari in New York City, per 2/3 bianchi, soprattutto donne, che hanno lavorato in ospedale durante la pandemia da COVID-19.[9] In un questionario di 21 domande, il 91,5% di chi ha fatto uso prolungato di mascherine chirurgiche o di respiratori equivalenti ai nostri FFP2, ha riportato effetti avversi come mal di testa, eruzioni cutanee, acne, rotture della pelle, peggioramento cognitivo (anche escludendo chi già ne soffriva). Si vedano le due illustrazioni, tratte dallo studio indicato.
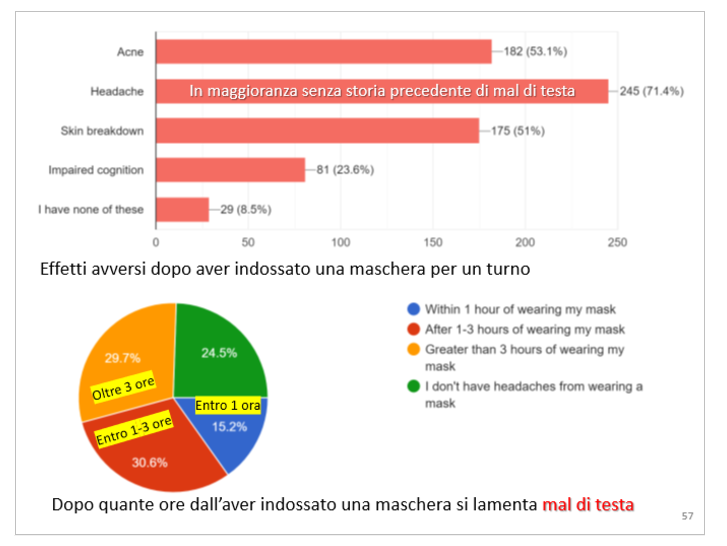
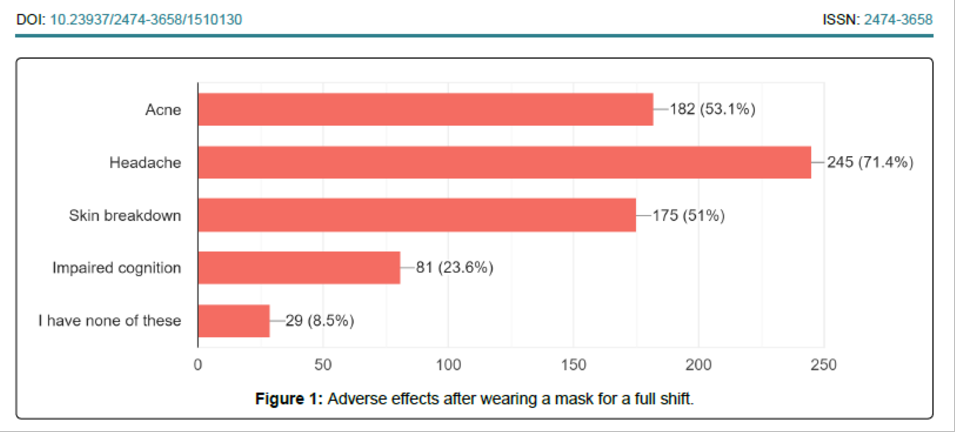
Dopo aver tolto le mascherine, i disturbi più frequenti, risultati essere i mal di testa, si sono risolti:
- nel 14% dei sanitari rispondenti, entro 30 minuti;
- nel 33,8% dopo 1 ora;
- mentre nel 28% hanno richiesto farmaci per risolvere la cefalea (FANS, soprattutto ibuprofene, e paracetamolo).
In realtà le conseguenze per chi è costretto a un uso prolungato di mascherine vanno oltre, come provato da un RCT su giovani-adulti cinesi in buona salute,[10] che hanno indossato maschere N95 (simili a FFP2) per 14 ore, dalle 8 alle 22, ripetendo la stessa esperienza e le misurazioni anche senza maschere. Con le maschere, a riposo hanno avuto dopo 1 ora ridotta frequenza respiratoria e saturazione d’ossigeno, e aumento della frequenza cardiaca di quasi 4 battiti al minuto da 2 ore sino al momento in cui hanno tolto le maschere. Durante un esercizio di lieve intensità la frequenza cardiaca è salita in media di quasi 8 battiti al minuto, con aumento medio della pressione arteriosa sisto/diastolica di 6,1/5 mmHg rispetto all’esercizio leggero senza maschere, mentre la frequenza respiratoria si è ridotta di circa 4 atti al minuto. Dopo 14 ore, era ridotto in modo significativo il pH venoso, e in tendenza anche quello arterioso, con aumento delle catecolamine e generale discomfort. Gli autori hanno concluso che la compensazione di questo sovraccarico cardiopolmonare è avvenuta in giovani sani, ma può risultare compromessa in anziani, bambini e malati. Hanno osservato che un simile stress cardiopolmonare cronico può arrivare ad aumentare malattie cardiache e mortalità,[11] poiché una frequenza cardiaca più elevata favorisce aumento di stress ossidativo vascolare, disfunzione endoteliale e progressione dell’aterosclerosi, nonché ischemia cardiaca e aritmie ventricolari.
Alberto Donzelli
1. http://www.nograzie.eu/wp-content/uploads/2023/05/L112_Apr_2023.pdf
2. Thomas RE, Jefferson T, Lasserson TJ. Influenza vaccination for healthcare workers who care for people aged 60 or older living in long‐term care institutions. Cochrane Database of Systematic Reviews 2016, Issue 6. Art. No.: CD005187. DOI: 10.1002/14651858.CD005187.pub5. Accessed 19 December 2023.
3. Effectiveness of Adding a Mask Recommendation to Other Public Health Measures to Prevent SARS-CoV-2 Infection in Danish Mask Wearers: A Randomized Controlled Trial: Annals of Internal Medicine: Vol 174, No 3 (acpjournals.org) // 3’. Donzelli A. Comment pubblicato 14 dicembre 2020 a DANMASK-19 (ref. 3).
4. Fögen, Zacharias. The Foegen effect: A mechanism by which facemasks contribute to the COVID-19 case fatality rate. Medicine 101(7):p e28924, February 18, 2022 https://journals.lww.com/md-journal/Fulltext/2022/02180/The_Foegen_effect__A_mechanism_by_which_facemasks.60.aspx
5. Spira B (April 19, 2022) Correlation Between Mask Compliance and COVID-19 Outcomes in Europe. Cureus 14(4): e24268. DOI10.7759/cureus.24268.
6. Sandlund J, Duriseti R, Ladhani SN, et al. Child mask mandates for COVID-19: a systematic review. Arch Dis Child. 2023 Dec 6:archdischild-2023-326215. doi: 10.1136/archdischild-2023-326215.
7. Gori M, Schiatti L, Amadeo MB. Masking Emotions: Face Masks Impair How We Read Emotions. Front Psychol. 2021 May 25;12:669432. doi: 10.3389/fpsyg.2021.669432.
9. Rosner E (2020) Adverse Effects of Prolonged Mask Use among Healthcare Professionals during COVID-19. J Infect Dis Epidemiol 6:130. doi.org/10.23937/2474-3658/1510130.
10. Bao R, Ning G, Sun Y, Pan S, Wang W. Evaluation of Mask-Induced Cardiopulmonary Stress: A Randomized Crossover Trial. JAMA Netw Open. 2023;6(6):e2317023. doi:10.1001/jamanetworkopen.2023.17023
11. Caetano J, Delgado Alves J. Heart rate and cardiovascular protection. Eur J Intern Med. 2015;26(4):217-222. doi:10.1016/j.ejim.2015.02.009